Resolución 2033-2010
Incorpórase al ordenamiento
jurídico nacional Resolución GMC N° 22/08 "Vigilancia epidemiológica y
control de enfermedades priorizadas y brotes entre los Estados Partes del
MERCOSUR. Derogación de las Resoluciones GMC Nros. 59/99, 08/00, 04/01, 31/02 y
17/05.
Bs.
As., 9/11/2010
VISTO
expediente Nº 2002-15581/10-9 del registro del MINISTERIO DE SALUD, el Tratado
de Asunción del 26 de marzo de 1991, aprobado por la Ley Nº 23.981 y el Protocolo
de Ouro Preto del 17 de diciembre de 1994, aprobado por la Ley Nº 24.560, y
CONSIDERANDO:
Que
el proceso de integración del Mercosur es de mayor importancia estratégica para
la REPUBLICA
ARGENTINA.
Que,
conforme a los artículos 2º, 9º, 15, 20, 38, 40 y 42 del Protocolo de Ouro
Preto, las normas Mercosur aprobadas por el Consejo del Mercado Común, el Grupo
Mercado Común y la Comisión
de Comercio del Mercosur, son obligatorias y deben ser incorporadas, cuando
ello sea necesario, al ordenamiento jurídico nacional de los Estados Partes
mediante los procedimientos previstos en su legislación.
Que
conforme a los artículos 3º, 14 y 15 de la Decisión 20/02 del Consejo del Mercado Común, las
normas Mercosur que no requieran ser incorporadas por via aprobación
legislativa podrán ser incorporadas por vía administrativa por medio de actos
del Poder Ejecutivo.
Que
el artículo 7º de la citada Decisión establece que las normas Mercosur deberán
ser incorporadas a los ordenamientos jurídicos de los Estados Partes en su
texto integral.
Que
la DIRECCION GENERAL
DE ASUNTOS JURIDICOS del MINISTERIO DE SALUD, ha tomado la intervención que le
compete.
Que
el presente se dicta en ejercicio de las atribuciones conferidas en función de
lo dispuesto en el artículo 23 ter inciso 54) de la Ley de Ministerios, Texto
Ordenado Decreto Nº 438/92.
Por
ello,
EL
MINISTRO DE SALUD
RESUELVE:
Artículo 1º —
Incorpórase al ordenamiento jurídico nacional Resolución GMC Nº 22/08
"Vigilancia epidemiológica y control de enfermedades priorizadas y brotes
entre los Estados partes del MERCOSUR (Derogación de las Resoluciones GMC Nros.
59/99; 08/00; 04/01; 31/02 y 17/05)" que se adjunta como anexo y forma parte
integrante de la presente Resolución.
Art. 2º
— En los términos del Protocolo de Ouro Preto, la norma que se incorpora por la
presente Resolución, entrará en vigor simultáneamente en los Estados Partes,
TREINTA (30) días después de la fecha de comunicación efectuada por la Secretaría del Mercosur
informando que todos los Estados han incorporado la norma a sus respectivos
ordenamientos jurídicos internos.
La
entrada en vigor simultánea de la Resolución GMC Nº 22/08 "Vigilancia
epidemiológica y control de enfermedades priorizadas y brotes entre los Estados
partes del MERCOSUR (Derogación de las Resoluciones GMC Nros. 59/99; 08/00;
04/01; 31/02 y 17/05)" será comunicada a través de UN (1) aviso en el
Boletín Oficial de la Nación
(cfr. Artículo 40 inciso iii del Protocolo de Ouro Preto).
Art. 3º
— Comuníquese, publíquese, dése a la Dirección Nacional
del Registro Oficial y archívese. — Juan L. Manzur.
MERCOSUR/GMC/RES.
Nº 22/08
VIGILANCIA
EPIDEMIOLOGICA Y CONTROL DE ENFERMEDADES
PRIORIZADAS
Y BROTES ENTRE LOS ESTADOS PARTES DEL
MERCOSUR
(DEROGACION
DE LAS RES. GMC Nº 50/99, 08/00, 04/01, 31/02 y 17/05)
VISTO:
El Tratado de Asunción, el Protocolo de Ouro Preto, las Resoluciones Nº 50/99,
08/00, 04/01, 31/02 y 17/05 del Grupo Mercado Común.
CONSIDERANDO:
Que
es necesario contar con procedimientos mínimos armonizados para intercambio de
información y adopción de medidas de control sobre las enfermedades priorizadas
por los Estados Partes.
Que
las normas del MERCOSUR citadas en el VISTO de la presente Resolución no se
adecuan al nuevo Reglamento Sanitario Internacional (2005).
EL
GRUPO MERCADO. COMUN
RESUELVE:
Art.
1 - Aprobar el Documento de "Vigilancia Epidemiológica y Control de
Enfermedades Priorizadas y Brotes entre los Estados Partes del MERCOSUR",
que consta como Anexo y forma parte de la presente Resolución.
Art.
2 - El referido documento contiene: Lista de Enfermedades, Definiciones de
Caso, Diagnóstico de Laboratorio, Medidas de Control y Prevención y Sistema de
Información (registro, consolidación y análisis).
Art.
3 - Los organismos nacionales competentes para la implementación de la presente
Resolución son:
Argentina:
Ministerio de Salud
Brasil:
Ministério da Saúde
Paraguay:
Ministerio de Salud Pública y Bienestar Social
Uruguay:
Ministerio de Salud Pública
Art.
4 - Deróganse las Resoluciones GMC Nº 50/99, 08/00, 04/01, 31/02 y 17/05.
Art.
5 - Los Estados Partes deberán incorporar la presente Resolución a sus
ordenamientos jurídicos internos antes del 20/XII/08.
LXXII
GMC - Buenos Aires, 20/VI/08
ANEXO
VIGILANCIA
EPIDEMIOLOGICA Y CONTROL DE ENFERMEDADES
PRIORIZADAS
Y BROTES ENTRE LOS ESTADOS PARTES DEL
MERCOSUR
|
I.
Criterios para la selección de eventos prioritarios
|
•
Potencial epidémico para su diseminación internacional o posibles implicancias
con comercio o viaje internacional.
•
Correspondencia con una meta específica de un programa de control bajo
compromisos regionales.
•
Enfermedades emergentes que requieren intercambio de información para su
conocimiento e intervención.
|
II.
Eventos prioritarios, sujetos a notificación
|
Se
listan los eventos priorizados para notificación entre los Estados Partes del
MERCOSUR.
1.
BROTE O EVENTO DE SALUD PUBLICA DE IMPORTANCIA INTERNACIONAL (ESPII)
2.
COLERA
3.
CHAGAS AGUDO
4.
DIFTERIA
5.
ENFERMEDAD MENINGOCOCCICA
6.
FIEBRE AMARILLA
7.
FIEBRE DEL DENGUE (FD) Y DEL DENGUE HEMORRAGICO (FDH)
8.
GRIPE HUMANA POR NUEVOS SUBTIPOS DE VIRUS
9.
HANTAVIROSIS (SCPH)
10.
MALARIA
11.
PESTE
12.
POLIOMIELITIS
13.
RABIA HUMANA
14.
RUBEOLA Y SINDROME RUBEOLA CONGENITA (SRC)
15.
SARAMPION
16.
SIFILIS CONGENITA
17.
SINDROME AGUDO RESPIRATORIO SEVERO (SARS)
18.
TETANOS NEONATAL
19.
VIRUELA
|
III.
Normas de vigilancia y control de los eventos prioritarios
|
A
continuación se desarrolla la modalidad de vigilancia y control de los eventos
priorizados en el punto II.
1.
BROTE O EVENTO DE SALUD PUBLICA DE IMPORTANCIA INTERNACIONAL (ESPII)
Todo
brote de enfermedad o evento que puede constituir una emergencia de salud
pública de importancia internacional ocurrido en cualquier parte del país que
suponga riesgo de diseminación a otros Estados Partes del MERCOSUR según lo
establecido en el instrumento de decisión que consta en el Anexo 2 del
Reglamento Sanitario Internacional (2005).
La
notificación será inmediata por vía electrónica y cuando proceda por vía
telefónica a los delegados de la
Subcomisión de Vigilancia Epidemiológica con actualización
semanal de la evolución del mismo hasta la finalización del brote.
La
información a notificar debe contener las siguientes variables:
1.
Enfermedad o Síndrome;
2.
Agente, en caso que se haya identificado;
3.
Alimento en caso de brote de enfermedades transmitidas por alimento;
4.
Lugar y fecha de inicio del brote;
5.
Número de casos y fallecidos;
6.
Modo de transmisión;
7.
Factores asociados a la ocurrencia del brote y
8.
Medidas de control adoptadas.
Los
procedimientos de notificación a la
OMS y la adopción de medidas de control están establecidos en
el RSI (2005).
2.
COLERA
Caso
sospechoso:
En
una zona donde la enfermedad no esté presente:
Un
paciente de 5 años de edad o más, con diarrea acuosa aguda abundante, que
evoluciona a deshidratación grave o muerte; o
Un
paciente de cualquier edad con diarrea que en los 10 días anteriores al inicio
de los síntomas haya estado en una zona con ocurrencia de casos de Cólera; o
Contacto
de caso sospechoso o fallecido que resida en el mismo domicilio o en la misma
comunidad cerrada y que presente diarrea;
En
una zona donde hay epidemia de Cólera:
Toda
persona con diarrea acuosa aguda, con o sin vómitos.
Caso
confirmado:
Caso
sospechoso confirmado por laboratorio por aislamiento de cepas toxigénicas de
Vibrio cholerae 01 ó 0139; o
Por
nexo epidemiológico con un caso confirmado por laboratorio.
Diagnóstico
de laboratorio:

Medidas
de control:
Acciones
sobre las personas:
Poner
en observación los contactos del caso índice durante cinco días a partir de su
última exposición. Se entiende por contacto, aquellas personas que comparten
los alimentos, agua y el alojamiento, con un enfermo de Cólera.
•
Educar a la población acerca de la higiene personal y la preparación y
manipulación de alimentos.
•
Lavarse las manos antes de manipular los alimentos, antes de comer y después de
ir al baño.
•
Beber sólo agua potable o si no se dispone de ella, hervir o utilizar
hipoclorito de sodio en toda el agua para el consumo.
•
Consumir todos los alimentos cocidos, especialmente verduras y mariscos.
•
Después de la cocción, protegerlos contra la contaminación.
El
uso de la vacuna no es apropiado para las medidas de protección de la salud
pública debido a su baja eficacia y de la escasa durabilidad de la respuesta
inmunológica.
Acciones
ambientales:
•
Monitoreo laboratorial de muestras de alimentos, agua de consumo, pozos, lagos,
ríos, aguas portuarias, agua de lastre de buques, desechos líquidos y aguas
servidas.
•
Monítoreo de la concentración de cloro en agua de consumo asegurando la calidad
microbiológica.
•
Tratamiento adecuado de excretas.
3.
CHAGAS AGUDO
CHAGAS
AGUDO
Caso
Sospechoso:
Toda
persona con fiebre prolongada (≥ 7 días) y que presente cardiopatía
aguda, hepatomegalia, esplenomegalia, signo de Romaña o chagoma de inoculación;
o manifestaciones digestivas (diarrea, vómitos y/o epigastralgia intensa); Y
QUE:
1.
Haya estado en área endémica de transmisión vectorial en los últimos 6 meses;
Y/O
2.
Que haya sido transfundido o transplantado; Y/O
3,
Que haya ingerido alimentos producidos sospechosos de contaminación por T.
cruzi.
Caso
Confirmado:
Todo
caso sospechoso confirmado por laboratorio. En el curso de un brote por
alimento, se puede confirmar también por nexo epidemiológico, o sea expuesto a
la misma fuente de contaminación de un caso confirmado por laboratorio.
CHAGAS
CONGENITO
Caso
sospechoso:
Todo
recién nacido hijo de madre infectada con T. cruzi.
Caso
confirmado:
Todo
caso sospechoso confirmado por laboratorio.
Diagnóstico
de laboratorio:
El
Chagas agudo es determinado por la presencia de:
o
Parásitos circulantes en exámenes parasicológicos directos en sangre periférica
(examen en fresco, frotis de gota gruesa). Cuando los síntomas iniciaron >30
días, se recomienda la utilización de métodos de concentración (concentrado
leucocitario, microhematócrito); O
o
Anticuerpos IgM anti-T. cruzi en sangre, que indican enfermedad aguda si está
asociada a manifestaciones clínicas y nexo epidemiológico compatibles.
o
Para el diagnóstico con IgG, la presencia de anti-T. cruzi debe ser detectada
por dos tests serológicos de principios distintos (Hemoaglutinación indirecta o
ELISA), inclusive si uno de ellos sea para anticuerpos totales.
Medidas
de prevención y control:
a.
Todos los casos de Chagas agudo deben ser notificados al sistema de salud
pública dentro de 24 horas.
b.
Ante la ocurrencia de uno o más casos agudos, se debe realizar la investigación
epidemiológica para la identificación del modo de transmisión, búsqueda activa
de otros casos, evaluación de la ocurrencia de domiciliación de vectores.
c.
Los casos agudos deben recibir tratamiento específico lo más precozmente
posible. La droga disponible es el Benznidazol, que debe ser administrado en la
dosis de 5 mg/kg/día (adultos) o 5-10 mg/kg/día (niños) dividido en 2 o 3 tomas
diarias durante 60 días. El Benznidazol está contraindicado en embarazadas.
También puede utilizarse el Nifurtimox administrado en dosis de 8 mg/kg/día
(adultos) dividido cada 8 horas durante 60-90 días. En niños se administra una
dosis de 10 mg/kg/ día por el mismo periodo. La administración de estos
medicamentos debe estar bajo supervisión médica debido a los efectos
colaterales. Medidas sintomáticas y de soporte deben ser realizadas de acuerdo
con la calidad y gravedad del estado clínico del paciente.
d.
Transmisión vectorial: Control químico de vectores con insecticidas cuando la
investigación entomológica indique la presencia de triatomíneos domiciliarios.
e.
Transmisión oral: Implementación y fiscalización de los cuidados de higiene en
la producción y manipulación de alimentos, determinación de pasteurización de
los alimentos y realización de investigación ecoepidemiológica con identificación
de las especies de triatomíneos y vegetales.
f.
Transmisión accidental: Utilización de equipamiento de bioseguridad.
g.
Transmisión transfusional: Realizar de estudios serológicos en los bancos de
sangre.
h.
Transmisión vertical: Realizar estudios serológicos de todas las mujeres
embarazadas.
4.
DIFTERIA
Caso
sospechoso:
Toda
persona que presenta cuadro agudo de infección orofaríngea, con presencia de
seudomembranas blanco-grisáceas adherentes, ocupando las amígdalas y pudiendo
invadir otras áreas de la faringe u otras mucosas y piel, con compromiso del
estado general y fiebre moderada.
Caso
confirmado:
Todo
caso sospechoso, confirmado laboratorialmente por aislamiento de agente
etiológico, o por nexo epidemiológico con un caso confirmado laboratorialmente.
Diagnóstico
de laboratorio:

Medidas
de control:
a)
A todo contacto se !e tomará una muestra para cultivo de la región faríngea
(independiente de su estado vacunal).
b)
Una vez tomada la muestra se iniciará quimioprofilaxis a todas las personas de
cualquier edad que no estén vacunadas, con estado desconocido de vacunación o
vacunación incompleta.
c)
Esquema de quimioprofilaxis:
Se
debe efectuar con:
1)
Penicilina benzatínica por vía intramuscular.
-
En niños de menos de 30 kg.
: 600.000 U.l.
-
En personas de más de 30 kg.
: 1.200.000 U.I.
2)
Eritromicina por vía oral
-
En niños: 40 - 50 mg/kg/día dividido en 4 dosis durante 7 días
-
En adultos: 500 mg cada 6 horas durante 7 días
d)
Se observará durante 7 días para evidenciar la enfermedad. Si el resultado del
cultivo del contacto es positivo, se debe realizar un nuevo cultivo al término
de la quimioprofilaxis.
e)
Vacunación de bloqueo:
Se
iniciará vacunación con DT o DPT dependiendo de la edad del contacto a las
personas no vacunadas, vacunación incompleta o con estado desconocido de
vacunación
Se
dará un refuerzo a las personas con esquema completo para la edad, cuya última
dosis haya sido administrada hace más de 5 años.
5.
ENFERMEDAD MENINGOCOCCICA
Caso
sospechoso:
Paciente
mayor de 1 año de edad con aparición súbita de fiebre (> 38º C) acompañada
de cefaleas y vómitos o de al menos uno de los siguientes síntomas o signos:
•
Rigidez de nuca
•
Alteración de la conciencia
•
Otros signos de irritación meníngea (Kernig, Brudzinsky, Lassegue).
•
Erupción cutánea petequial o purpúrica
En
los menores de 1 año de edad se sospecha meningitis cuando la fiebre está
acompañada de abombamiento de fontanela, vómitos, somnolencia, irritabilidad,
convulsiones, con o sin erupción petequial.
Caso
confirmado:
Caso
sospechoso confirmado por una de estas dos técnicas:
1)
Aislamiento del agente etiológico por medio de cultivo de Líquido Céfalo
Raquídeo (LCR), sangre u otro fluido.
2)
Contra inmunoelectroforesis (ClE) o la prueba de aglutinación por latex.
Observación:
Uruguay no acepta como confirmatoria la prueba del latex.
En
situaciones especiales, se acepta la confirmación por nexo epidemiológico con
un caso confirmado por laboratorio.
Diagnóstico
de laboratorio (para cultivo y CIE):

Medidas
de control
Generales:
Evitar
el hacinamiento en las viviendas y los sitios laborales, fomentando la
ventilación de los ambientes en lugares con alta concentración de personas.
Quimioprofilaxis:
Se
debe realizar preferentemente dentro de las primeras 24 horas y hasta 10 días
del inicio de los síntomas del caso índice. Administrar a los contactos íntimos
entendiendo como tales a los integrantes del núcleo familiar conviviente, y
aquellos que no siendo convivientes se comportan como tales en tiempo y
proximidad.
Si
se trata de un escolar, la quimioprofilaxis la recibirán dentro del aula, sólo
los compañeros que cumplan con el concepto de contacto íntimo.
En
los jardines maternales y guardería se hará quimioprofilaxis a todos los niños
y a todos los adultos que trabajen con esos niños.
Esquema
profiláctico:
Medicamento
de elección: Rifampicina, de acuerdo al siguiente esquema:
-
Adultos: 600 mg. cada 12 horas durante 2 días.
-
Niños entre 1 mes y 12 años: 10 mg/kg de peso/dosis, sin sobrepasar los 600 mg.
por dosis cada 12 horas durante 2 días.
Niños
menores de 1 mes: 5 mg/kg. de peso /dosis cada 12 horas durante 2 días.
Vacunación
de bloqueo:
Se
indica frente a la ocurrencia de brotes de enfermedad por meningococo A ó C, en
personas mayores de 2 años de edad expuestas al riesgo de contraer la
enfermedad.
6.
FIEBRE AMARILLA
Caso
sospechoso:
Paciente
con cuadro febril agudo de inicio súbito hasta 7 días, residente o que estuvo
en área con circulación viral (ocurrencia de casos humanos, epizootias o
aislamiento viral en mosquitos), en los últimos 15 días, sin antecedentes de
vacunación antiamarílica o con situación vacuna) desconocida.
En
situación epidemiológica de país con transmisión como Brasil, se considera
también: individuo con cuadro febril agudo de inicio súbito, seguido de
ictericia y/o manifestaciones hemorrágicas independiente de la situación
vacuna! para la
Fiebre Amarilla.
Caso
confirmado:
Caso
sospechoso confirmado por:
•
Laboratorio por alguna de las siguientes técnicas:
▪
Presencia de IgM específica.
▪
Aumento cuádruple de los niveles de IgG sérica en pares de muestras de suero
(fase aguda y convalescencia).
▪
Detección del antígeno específico en los tejidos por inmunohistoquímico.
▪
Detección de secuencias genómicas del virus (PCR) en la sangre u órganos.
▪
Aislamiento viral
•
Por criterio clínico – epidemiológico
▪
Caso sospechoso que evolucionó a la muerte en menos de 10 días desde el inicio
de los síntomas, sin confirmación de laboratorio, en el curso de un brote en
que otros casos fueron confirmados por laboratorio.
▪
En situación epidemiológica con transmisión, se considera también a toda
persona asintomática u oligosintomática detectada en búsqueda activa que no
haya sido vacunada y que presente serología (MAC-ELISA) positiva para Fiebre
Amarilla.
Diagnóstico
de laboratorio:

Medidas
de control:
Adicionalmente
a las medidas de control para la prevención de la Fiebre Amarilla
armonizadas por los Estados Partes del MERCOSUR, se indican las siguientes
medidas:
•
Instituir programa de vacunación masiva para todas las personas mayores de 9
meses de edad que residen en área endemo-epidémica de Fiebre Amarilla. Frente a
la detección de un caso sospechoso en estas áreas debe indicarse vacunación de
bloqueo en personas no vacunadas o que se desconoce su estado de vacunación.
•
En zonas no endémicas frente a la detección de circulación del virus amarílico
en reservorios o vectores, o a la detección de caso autóctono, debe indicarse
la vacunación de bloqueo a toda la población mayor de 9 meses de edad residente
en la zona en riesgo.
7.
FIEBRE DEL DENGUE (FD) Y DEL DENGUE HEMORRAGICO (FDH)
FIEBRE
DEL DENGUE (FD)
Caso
sospechoso:
Paciente
con enfermedad febril aguda con duración máxima de 7 días y con dos o más de
las siguientes manifestaciones: cefalea, dolor retro-orbitario, mialgias,
artralgias, erupción cutánea, manifestaciones hemorrágicas y leucopenia, y que
resida o haya estado en los últimos 15 días en zona con circulación de virus de
Dengue.
Caso
confirmado:
Caso
sospechoso confirmado por:
•
Laboratorio, por alguna de las siguientes técnicas:
-
Detección de IgM específica por enzimoinmunoensayo (ELISA) de captura,
-
Cuadruplicación de títulos de IgG en sueros pareados,
-
Reacción en cadena de la polimerasa (PCR),
-
Aislamiento viral,
-
Inmunohistoquímica,
-
neutralización o inhibición de hemaglutinación (IHA),
•
Nexo epidemiológico con un caso confirmado por laboratorio; o en el curso de
una epidemia, por criterio clínico-epidemiológico.
Diagnóstico
de laboratorio:

Medidas
de control:
-
Nivel Individual: Inicio de investigación epidemiológica de los casos
sospechosos, para localizar el foco. Evitar el contacto del mosquito con el
paciente por medio de mosquiteros, repelentes, mallas metálicas hasta que
desaparezca la fiebre. En áreas de focos de fiebre amarilla selvática, cuando
hay brotes de dengue, se recomienda vacunar contra fiebre amarilla ya que ambas
enfermedades comparten el mismo vector.
-
Nivel comunitario: Las acciones en terreno se deben tomar en forma conjunta con
la comunidad, miembros organizados y responsables de saneamiento, control de
vectores, medio ambiente y equipo de salud.
-
Bloqueo de transmisión ante los primeros casos notificados (dentro de las 48
hs.)
-
Información, educación y comunicación a la población sobre la biología del
mosquito, el modo de transmisión y los métodos de prevención y control.
-
Intensificación de la vigilancia de los casos febriles en áreas de riesgo
potencial.
-
Intensificar las medidas de control tendientes a eliminar potenciales sitios
comunitarios y domiciliarios de cría del mosquito.
-
Eliminación de criaderos de mosquitos mediante la destrucción, inversión de
recipientes, aplicación de larvicidas (tratamiento focal); eliminación de
adultos mediante rociado (tratamiento espacial).
-
Campañas de eliminación de cacharros y tratamiento comunal de basura.
Medidas
de control según situación epidemiológica:

FIEBRE
DEL DENGUE HEMORRAGICO (FDH)
Caso
sospechoso:
Todo
caso sospechoso o confirmado de Fiebre del Dengue con una o más de las
siguientes manifestaciones:
-
Prueba del torniquete positiva.
-
Petequias, equimosis o púrpura.
-
Hemorragia de las mucosas, sitios de inyección u otros sitios. - Hematemesis o
melena.
-
Trombocitopenia (100.000 células o menos por mm3).
-
Indicios de pérdida de plasma debida al aumento de la permeabilidad vascular,
con una o más de las siguientes manifestaciones:
-
Aumento del índice hematocrito en 20% o más del valor normal. Disminución del
20% o más del índice hematocrito después del Tratamiento de reposición de
pérdidas en comparación con el nivel de base.
-
Derrame pleural, hipoproteinemia y ascitis.
Caso
confirmado:
Todo
caso sospechoso de FDH con confirmación laboratorial por alguna de estas
técnicas:
-
Detección de IgM específica por enzimoinmunoensayo (ELISA) de captura,
-
Cuadruplicación de títulos de IgG en sueros pareados,
-
Reacción en cadena de la polimerasa (PCR),
-
Aislamiento viral,
-
Inmunohistoquímica,
-
Neutralización o inhibición de hemaglutinación (IHA).
Diagnóstico
de laboratorio: igual que para Fiebre del Dengue. Medidas de control: igual que
para Fiebre del Dengue.
8.
GRIPE HUMANA CAUSADA POR UN NUEVO SUBTIPO DE VIRUS
Fue
incluida como patología de notificación obligatoria por el Reglamento Sanitario
Internacional (2005), utilizándose para notificación entre los Estados Partes
del MERCOSUR la definición de caso proporcionada por la OMS, como se menciona en el
Anexo 2 de dicho Reglamento.
9.
HANTAVIROSIS (SCPH)
Caso
sospechoso:
▪
Paciente con enfermedad febril aguda, temperatura mayor o igual a 38,5° C,
mialgias, acompañado de 1 ó más de los siguientes signos y síntomas:
escalofrío, astenia, dolor abdominal, náusea, vómitos, cefalea, tos,
insuficiencia respiratoria aguda de etiología no determinada o edema de pulmón
no cardiogénico, en la primera semana de la enfermedad, O
▪
Paciente con enfermedad febril aguda, que presenta cuadro de edema pulmonar no
cardiogénico con evolución a la muerte, O
▪
Paciente con historia de enfermedad febril aguda, con exposición a la misma
situación de riesgo, en los últimos 60 días, de 1 o más casos de hantavirosis
confirmado (s) laboratorialmente.
Caso
confirmado:
Caso
sospechoso confirmado por laboratorio con algunos de los siguientes métodos
diagnósticos:
▪
Serología reactiva para anticuerpos de clase IgM o seroconversion de IgG, O
▪
Inmunohistoquímica positiva, O
▪
RT-PCR positivo para hantavirus
Criterio
clínico epidemiológico:
Caso
sospechoso con evolución a la muerte y que no haya sido sometido a exámenes
laboratoriales específicos y complementarios, y que haya frecuentado áreas con
registros recientes de casos de hantavirus confirmado por laboratorio, o
exposición a la misma situación de riesgo de casos confirmados
laboratorialmente.
Diagnóstico
de laboratorio:

Medidas
de Control:
En
relación a los roedores:
Medidas
para el control de roedores fuera de la vivienda
Con
el fin de reducir la posibilidad de proliferación de roedores en el entorno de
las viviendas y edificaciones, se deben tomar las medidas tendientes a eliminar
los factores que posibiliten su anidación, reproducción y alimentación, entre
las que destacan las siguientes:
•
Mantener despejado, limpio y libre de elementos que sirvan de alimento o
nidación para los roedores alrededor de las viviendas y edificaciones.
•
Desmalezar y mantener corto el pasto en un perímetro de 30 metros alrededor de la
vivienda 7 días antes de desmalezar y limpiar alrededores, desratizar el
perímetro de la vivienda. Sellar previamente las posibles entradas a la
vivienda. Ambas medidas tienen por objeto evitar que los roedores migren al
interior de la vivienda.
•
En el perímetro de las edificaciones se debe evitar la acumulación de
materiales de desecho, a la vez que se debe, en lo posible, ubicar los cúmulos
de leña, paja u otros materiales, a lo menos a treinta metros de la vivienda y
sobre tarimas de 20 cm.
de alto que eviten la nidación o refugio bajo éstos y tratando de mover este
material periódicamente.
•
Las bodegas de granos, leñas, paja, herramientas u otros elementos deben ser
ubicadas a no menos de 30
metros de las viviendas. Guardar granos en envases
herméticos y resistentes a roedores. La estructura de las bodegas debe evitar
el ingreso de roedores y contar con dispositivos que faciliten su permanente
ventilación.
•
Antes de ingresar a bodegas, éstas se deben ventilar por a lo menos 30 minutos,
abriendo puertas y ventanas.
•
Mantener la basura doméstica en recipientes cerrados resistentes a roedores. Si
no existe recolección domiciliaria, las basuras deben ser enterradas
diariamente, en lugares alejados de la vivienda y cubiertas con a lo menos
treinta centímetros de tierra.
•
Después de alimentar a los animales domésticos, guardar la comida fuera del
alcance de los roedores, especialmente en la noche.
•
Evitar dejar al alcance de los roedores envases con agua y mantener protegidas
las fuentes de abastecimiento de agua.
•
Incentivar la colonización y proteger la población de depredadores naturales.
Medidas
para el control de roedores al interior de las viviendas
Para
evitar el ingreso y proliferación de roedores dentro de las viviendas y
edificaciones se deben tomar las siguientes medidas:
•
Sellar todas las rendijas de más de dos centímetros de abertura, tanto en el
interior como en el exterior de la estructura de la edificación, con materiales
como mallas de acero, cemento u otro material resistente a la acción de los
roedores. Esta medida es de especial importancia en aquellos recintos en que se
almacenan alimentos. Además, en lo posible, las edificaciones deben tener una
base sólida de a lo menos 30
cm. de alto y de una profundidad de 20 cm.
•
Eliminar del interior todos los elementos en desuso que puedan servir para la
nidación de roedores.
•
Mantener todos los alimentos almacenados en lugares o envases a prueba de
roedores. No mantener restos de alimentos al alcance de los roedores, lavando
en forma inmediata los platos de comida usados y depositando los restos de
comida en tarros de basura cerrados, tanto en el interior como en el exterior
de la vivienda.
Medidas
de control para contactos estrechos
Es
sugerente el riesgo de transmisión interhumana con el virus Andes. Por
eso se deben extremar las medidas de protección personal en relación a sangre,
secreciones y fluídos corporales se deben investigar contactos (personas que
viven bajo el mismo techo o tienen una relación íntima y prolongada con el caso
de hantavirus, independientemente de la exposición ambiental) del caso.
10.
MALARIA
Caso
sospechoso:
Todo
individuo que presenta un cuadro febril y que reside o procede de área donde
haya transmisión de Malaria o que haya recibido transfusión sanguínea en zonas
endémicas, en período de 8 a
30 días antes del inicio de los síntomas.
Caso
confirmado:
Caso
sospechoso que tenga detección de plasmodio en frotis de sangre (Gota gruesa).
Diagnóstico
de laboratorio:

Medidas
de control:
•
Tratamiento inmediato de casos diagnosticados
•
Búsqueda activa de casos
•
Investigación entomológica
•
Nebulización residual y espacial
•
Ordenamiento del medio ambiente para evitar la proliferación del vector.
•
Orientación a la población en cuanto a la enfermedad, uso de repelentes,
mosquiteros, tejidos en puertas y ventanas, ropas protectoras, tules
impregnados.
•
Investigación Epidemiológica.
11.
PESTE
Caso
sospechoso:
Todo
paciente que reside o visitó en los 10 días previos un área endémica o próxima
a un foco natural de transmisión de Peste y que presenta cuadro agudo de fiebre
y adenopatías (sintomático ganglionar), o síntomas respiratorios (sintomático
neumónico), acompañado o no de manifestaciones clínicas generales de la
enfermedad.
Caso
confirmado:
Caso
sospechoso confirmado por:
•
Laboratorio, con una de las siguientes pruebas:
-
Inmunofluorescencia indirecta.
-
Hemaglutinación pasiva.
-
Por aislamiento de Yersinia pestis.
-
Dot - ELISA, o
•
Nexo epidemiológico con otro caso confirmado por laboratorio.
Diagnóstico
de laboratorio:

Medidas
de control:
•
Desinfestación con insecticidas del grupo de los carbamatos y piretroides, de
ambientes con roedores y pulgas contaminadas.
•
Anti-ratización como medida preventiva. A fin de evitar la desratización,
siendo esa medida, usada en último caso (frente a una superpoblación de
roedores).
•
Acciones educativas para evitar la proliferación de roedores próxima a las
viviendas.
•
Evitar contacto con roedores silvestres en áreas de foco de Peste.
•
Monitoreo e identificación precoz de los casos.
•
Vigilancia en áreas portuarias y aeroportuarias.
•
Vigilancia durante 7 días de todo individuo que tenga o haya tenido contacto
con paciente de Peste neumónica.
•
Monitoreo de roedores y pulgas contaminadas por Peste.
Esquema
terapéutico para profilaxis:
a)
Forma bubónica.
No
se recomienda terapéutica profiláctica.
b)
Forma neumónica
La
quimioprofilaxis está indicada en los contactos directos de los casos
confirmados.
c)
En expuestos a pulgas infectadas en zonas endémicas
Drogas
indicadas:
•
Sulfadiazina: 2 - 3 gramos
por día divididos en 4 - 6 tomas durante 6 días.
•
Sulfametoxasol + Trimetropim: 400 mg. y 80 mg. respectivamente cada 12 horas
durante 6 días.
•
Tetraciclina: 1 gramo
por día durante 6 días.
12.
POLIOMIELITIS
Caso
sospechoso:
Cualquier
caso de parálisis fláccida aguda (PFA) —incluyendo el síndrome de
Guillain-Barre—, en una persona <15 años de edad, por cualquier motivo que
no sea un traumatismo grave reciente o toda persona de cualquier edad en la que
se sospeche poliomielitis.
Caso
confirmado:
Caso
sospechoso con o sin parálisis residual, y aislamiento de poliovirus salvaje de
las heces del caso o de sus contactos.
Caso
compatible:
Cuando
no se obtuvo una muestra adecuada de heces de un caso sospechoso, durante las 2
semanas siguientes al inicio de la parálisis, y hay enfermedad paralítica
aguda, con parálisis residual compatible con poliomielitis al cabo de 60 días,
o sobreviene la muerte dentro de los 60 días siguientes, o no se hace
seguimiento del caso.
Caso
de Poliomielitis paralítica relacionada con la vacuna:
Caso
de PFA, cuyo origen se atribuye al virus de la vacuna y que cumple los cuatro
requisitos siguientes:
•
Clínicamente es típico de poliomielitis, incluyendo las secuelas.
•
Habla recibido VPO entre 4 a
40 días antes del inicio de la parálisis.
•
Se le había aislado virus polio vacunal en las muestras de heces.
•
La dosis implicada debe ser, de preferencia, la primera.
Descartado
(no poliomielitis)
Caso
de parálisis fláccida aguda, con muestra(s) adecuada(s), muestra(s)
colectada(s) hasta 14 días del inicio de la deficiencia motora, en la cual no
hubo aislamiento de poliovirus salvaje.
Poliovirus
derivado vacunal (PVDV)
Poliovirus
que presenta más de 1% de diferencia genética en relación al virus vacunal
correspondiente.
Diagnóstico
de laboratorio:


OBSERVACION
Todo
caso conocido tardíamente deberá tener una muestra de heces, colectada hasta 60
días luego del inicio de la deficiencia motora.
Medidas
de control:
Según
normativa de OPS/OMS en cumplimiento del compromiso de los Estados Partes en
los Programas de Eliminación/Erradicación.
13.
RABIA HUMANA
Caso
sospechoso:
Toda
persona que presenta como cuadro clínico, síndrome neurológico agudo
(encefalitis) con predominio de signos de hiperactividad (Rabia furiosa), o de
síndrome paralítico (Rabia muda), generalmente seguido de insuficiencia
respiratoria, que progresa hacia el coma y la muerte, con antecedentes o no de
exposición al virus rábico.
Caso
confirmado:
•
Laboratorial
Caso
sospechoso, en que se demuestre infección por virus rábico a través del estudio
por laboratorio o
Caso
sospechoso con antecedentes de exposición a animal rabioso confirmado por
laboratorio, con alguna de las siguientes técnicas:
• Diagnóstico ante-mortem:
-
Detección de antígeno rábico por inmunofluorescencia en impresión cornea! o
bulbos pilosos de la nuca.
-
Detección de antígeno rábico por inmunofluorescencia después de la inoculación
de saliva en ratones lactantes o en cultivo celular.
-
Detección de anticuerpos neutralizantes específicos para Rabia en suero y/o en
LCR de una persona sin antecedentes de vacunación.
-
Detección de ácido nucleico del virus rábico por PCR en muestras de saliva o
inmunofluorescencia en bulbos pilosos de la nuca.
• Diagnóstico post-mortem:
-
Detección de antígeno rábico por inmunofluorescencia en muestras de tejido
cerebral.
-
Detección de antígeno rábico por inmunofluorescencia después de la inoculación
de muestras de tejido cerebral en ratones lactantes o en cultivo celular.
•
Clínico-epidemiológico
Todo
caso sospechoso, sin posibilidad de confirmación laboratorial, con antecedente
de exposición a una probable fuente de infección, en una zona con comprobada
circulación vira!.
Diagnóstico
de laboratorio


•
NINGUNA MUESTRA DEBE SER FIJADA CON FORMOL
Medidas
de control:
La
profilaxis de Rabia humana se hace con vacuna y suero cuando los individuos son
expuestos o están en riesgo de exposición al virus rábico a través de
mordedura, lamida de mucosa, arañazo y excepcionalmente por exposición
respiratoria a ambientes con aerosoles de virus rábico.
Pre
exposición: indicada a personas que por sus actividades se exponen
permanentemente al riesgo de infección por el virus rábico, tales como,
personal que trabaja en laboratorios de diagnóstico, producción e investigación
de virus rábico, personal que actúa en actividades de campo, capturando,
vacunando, identificando y clasificando animales susceptibles de portar el
virus.
Post
exposición: para la indicación de la profilaxis es importante considerar:
•
especie de animal involucrado
•
naturaleza de exposición
•
circunstancias de la exposición
•
observación del animal
•
las condiciones o antecedentes del animal agresor
La
profilaxis se realiza con vacuna antirrábica pudiendo utilizarse Fuenzalida
Palacios (F.P.) o en cultivo celular. La indicación del esquema profiláctico se
hará de acuerdo a la situación epidemiológica de cada país.
14.
RUBEOLA Y SINDROME RUBEOLA CONGENITA (SRC)
RUBEOLA
Caso
sospechoso:
Todo
individuo con enfermedad aguda febril y erupción morbiliforme habitualmente
acompañada por adenomegalias, independientemente de la situación vacunal.
Caso
confirmado:
Por
laboratorio:
Caso
sospechoso confirmado por alguna de las siguientes determinaciones:
-
Presencia de IgM especifica
-
Aumento de título de IgG en muestras pareadas
-
Aislamiento viral; o
Por
nexo epidemiológico con caso confirmado por laboratorio.
SINDROME
DE RUBEOLA CONGENITA (SRC)
Caso
sospechoso:
Todo
recién nacido cuya madre fue caso sospechoso o confirmado de Rubéola o contacto
de caso confirmado de Rubéola durante la gestación, o todo niño hasta 12 meses
de edad que presenta signos clínicos compatibles con infección congénita por el
virus de la Rubéola,
independiente de la historia materna.
Caso
confirmado:
•
Por laboratorio:
Todo
caso sospechoso confirmado laboratorialmente por prueba serológica o
aislamiento viral y que presente signos clínicos específicos del síndrome.
•
Por clínica:
Un
caso clínicamente confirmado es aquel en el que un médico detecta al menos dos
de las complicaciones mencionadas en el punto a) o al menos una del punto b) y
en el cual no se obtuvo muestra biológica para confirmación de laboratorio.
-
Cataratas y/o glaucoma congénito, enfermedad cardíaca congénita, pérdida de la
audición, retinopatía pigmentaria.
-
Púrpura, esplenomegalia, microcefalia, retardo mental, meningoencefalitis,
enfermedad radiolúcida de huesos, ictericia en las 24 hs. después del parto.
Diagnóstico
de laboratorio:

Medidas
de control
-
Vacunación universal al año y refuerzo al ingreso escolar.
15.
SARAMPION
Caso
sospechoso:
Toda
persona que presenta fiebre y exantema máculo-papular, acompañado por una o más
de las siguientes manifestaciones: tos, coriza, conjuntivitis.
Caso
confirmado:
Caso
sospechoso confirmado por:
•
Laboratorio por algunas de las siguientes técnicas:
-
Detección de IgM por ELISA de captura.
-
Cuadruplicación de títulos de IgG en sueros pareados.
-
Aislamiento viral, o
-
PCR
•
Nexo epidemiológico con un caso confirmado por laboratorio.
Diagnóstico
de laboratorio:

Medidas
de control:
Según
normativa de OPS/OMS en cumplimiento del compromiso de los Estados Parte en los
Programas de Eliminación/Erradicación.
16.
SIFILIS CONGENITA
Caso
sospechoso:
•
Todo niño/a nacido de madre con sífilis confirmada y/o,
•
Todo niño/a con alteraciones de huesos largo y/o deformidades dentarias y/o
coriza serosanguinolenta y/o hespatoesplenomegalia y/o lesiones típicas en
piel, siempre que se haya descartado abuso sexual y/o actividad sexual.
Caso
confirmado:
a.
Todo aborto o mortinato de madre com sífilis, Y/O
b.
Todo recién nacido de madre con serología no-treponémica reactiva para sífilis
con cualquier titulación, en la ausencia de test confirmatorio treponémico,
realizado en el pre-natal, en el momento del parto que no haya sido tratado o
haya recibido tratamiento inadecuado.
c.
Todo recién nacido con las siguientes evidencias serológicas: Titulaciones
ascendentes (tests no-treponémico y/o tests notreponémicos reactivos luego de 6
meses y/o test treponémico mayores que los de la madre.
d.
Todo niño/a mayor de 18 meses de edad, con test notreponémico reactivo y evidencia
clínica, en líquido cefalorraquídeo o radiológico de sífilis congénita; en caso
de evidencia solamente serológica, debe descartarse la posibilidad de actividad
sexual.
e.
Toda situación de evidencia de T. pallidum en placenta o cordón umbilical y/o muestra
de lesión, biopsia o necropsia del niño, producto de aborto o mortinato, por
medio de exámenes microbiológicos.
Diagnóstico
de laboratorio:
•
Microscopia directa:
La
identificación del T. pallidum confirma el diagnóstico. La miscroscopía de
campo oscuro es la manera más rápida y eficaz para la observación del
treponema, que se presenta móvil.
•
Pruebas serológicas en sangre o líquido cefalorraquídeo (LCR):
El
diagnóstico serológico se basa fundamentalmente en reacciones no-treponémicas o
cardiolipínicas y reacciones treponémicas. La prueba de elección de rutina es
la reacción de VDRL.
Rutinariamente,
es utilizada la FTA-abs,
que tiene alta sensibilidad y especificidad, siendo el primero en positivar en
la infección.
Medidas
de Control:
•
Tratamiento para Sífilis congénita en el período neonatal o pos neonatal: En
presencia o no de alteraciones en el líquido cefalorraquídeo, clínicas y/o
serológicas y/o radiológicas y/o hematológicas, indicar tratamiento con
Penicilina, según consenso de expertos de cada Estado Parte y Asociados.
•
Interrumpir la cadena de transmisión a través de procedimientos estandarizados
(estudios de contacto, diagnóstico y tratamiento adecuados, etc.).
•
Definir protocolos de vigilancia y control en forma conjunta de los programas
de atención a la mujer, al niño e ITS y desarrollar los sistemas de vigilancia
locales.
•
Definir protocolos de vigilancia y control en forma conjunta de los programas
para realizar investigación de toda persona con ITS/VIH.
•
Promover el uso de preservativos.
17.
SINDROME RESPIRATORIO AGUDO SEVERO
Fue
incluida como patología de notificación obligatoria por el Reglamento Sanitario
Internacional (2005), utilizándose para notificación entre los Estados Partes
del MERCOSUR la definición de caso proporcionada por la OMS como se menciona en el
Anexo 2 de dicho Reglamento.
18.
TETANOS NEONATAL
Caso
sospechoso:
•
Todo recién nacido que nace bien y succiona normalmente y que entre el 2º y 28º
día de vida, presenta dificultades para succionar, llanto constante e
irritabilidad; o
•
Muerte por causa desconocida en recién nacido entre el 2º y 28º día de vida.
Caso
confirmado:
Todo
caso sospechoso, asociado a manifestaciones clínicas como: trismus, risa
sardónica, opistótonos, crisis de contracturas, rigidez de nuca. No siempre se
observan señales inflamatorias en el cordón umbilical.
El
diagnóstico es eminentemente clínico, no habiendo necesidad de confirmación
laboratorial.
Medidas
de control:
Vacunación
al 100% de las mujeres en edad fértil, gestantes o no.
19.
VIRUELA
Fue
incluida como patología de notificación obligatoria por el Reglamento Sanitario
Internacional (2005), utilizándose para la notificación entre los Estados
Partes del MERCOSUR la definición de caso proporcionada por la OMS como se menciona en el
Anexo 2 de dicho Reglamento.
Diagnóstico
laboratorial
Fue
incluida como patología de notificación obligatoria por el Reglamento Sanitario
Internacional (2005), utilizándose para la notificación entre los Estados
Partes del MERCOSUR la definición de caso proporcionada por la OMS como se menciona en el
Anexo 2 de dicho Reglamento.
Existen
varios métodos para la confirmación diagnóstica de la Viruela; algunos son
específicos en la identificación del virus de la Viruela; otros, para la identificación
de Orthopoxvirus en general. Pueden ser sometidos a examen, raspado de lesiones
de piel (pápulas, vesículas, pústulas y costras) y muestras de sangre colectada
por profesional de la salud, vacunado contra la viruela y debidamente protegido
con quitamiento de protección individual (chalecos, máscara, anteojos y
guantes) y manipulados en ambiente de contención de riesgo biológico.
Las
muestras pueden ser examinadas por microscopía electrónica, para la
identificación de viriones, y el antígeno viral puede ser identificado por
inmunohistoquímica. La reacción en cadena de la polimerasa (PCR) para el género
Orthopoxvirus puede detectar el virus variólico antes del inicio de los
síntomas.
Las
pruebas serológcias (Elisa, IFI), no identificarán la especie del virus y
pareamiento de las muestras está indicado para diferenciar una infección
reciente de una vacunación pasada. Los métodos serológicos, con detección de
IgM específica, están siendo apresurados de forma a aumentar la sensibilidad y
especificidad. El aislamiento viral en cultivo celular o en membranas
corioalantóicas, son considerados padrón-oro (gold standard) en la
identificación del virus.
|
IV.
Periodicidad de la notificación
|
•
Inmediata: aquellos casos confirmados con mayor potencial epidémico (cólera,
peste, SARS, viruela, gripe humana por nuevos subtipos, polio, sarampión) y
todo brote de enfermedad o síndrome o evento de salud pública de importancia
internacional.
•
Mensual: consolidación de los eventos prioritarios del MERCOSUR
|
V.
Formatos de notificación
|
•
Para los eventos de notificación inmediata (ENI) la información debe contener
las siguientes variables:
1.
Evento, Enfermedad o Síndrome;
2.
Agente y variación genética, en caso que se haya identificado;
3.
Lugar (MUNICIPIO) y fecha de inicio del brote;
4.
Número de casos y fallecidos;
5.
Caracterización de los afectados (sexo, edad, otros de interés epidemiológico)
6.
Fuente y modo de transmisión o mecanismo de propagación (en casos de agente no
biológico);
7.
Factores relacionados o asociados a la ocurrencia del evento y
8.
Medidas de control adoptadas.
•
Para el intercambio entre países y para la consolidación cuatrisemanal a nivel
país la información debe contener las siguientes variables:
1.
Cantidad de casos de la cuatrisemana de cada enfermedad según
Estados/Provincias/Departamentos/ Regiones y total país.
2.
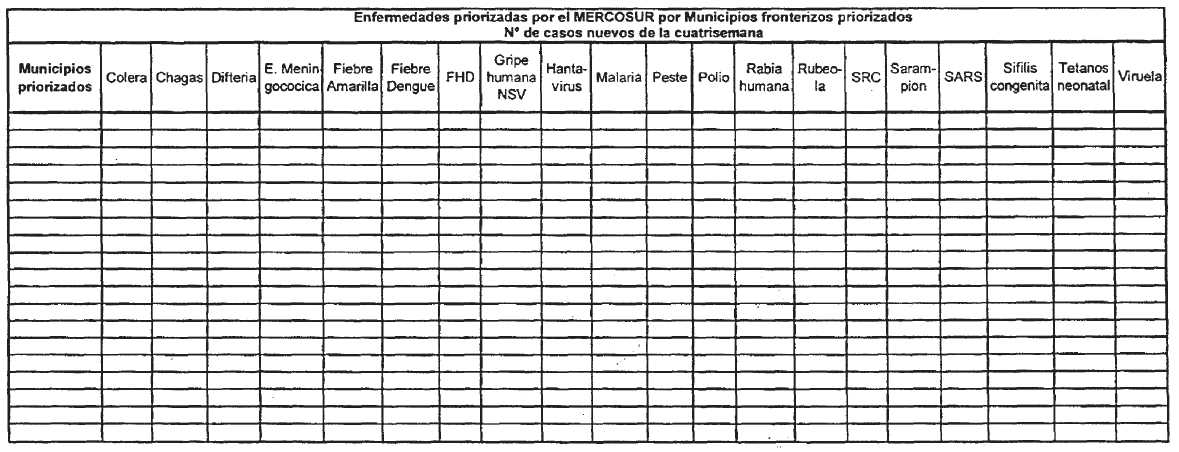
Cantidad de casos de la cuatrisemana de cada enfermedad de los municipios
priorizados Observación: los países deberán enviar los datos anualmente de
población según Estados/ Provincias/Departamentos/Regiones y Municipios
priorizados.
|
VI.
Modelos de formatos de notificación
|
MERCOSUR,
BOLETIN EPIDEMIOLOGICO MENSUAL
PAIS:
AÑO:
SEMANAS

MERCOSUR
FORMATO
DE REPORTE DE BROTE O EVENTO DE SALUD DE
IMPORTANCIA
INTERNACIONAL
PAIS:
Brote
de [EVENTO DE SALUD] en la localidad [LOCALIDAD], provincia/dpto, estado/región
de [PROVINCIA/DPTO/ESTADO/REGION], [MES y AÑO o PERIODO DE TIEMPO].
A
fecha [FECHA del REPORTE] se reporta la ocurrencia de [NUMERO de CASOS] de
[EVENTO DE SALUD] con presentación de [SIGNOS Y SINTOMAS PRINCIPALES], en
el/los barrios, unidad(es) y/o dependencia(s) de [BARRIO/UNIDAD/DEPENDENCIA]
con una población de [POBLACION] en la localidad de [LOCALIDAD] de [Nº
HABITANTES] habitantes. Los casos se han presentado entre la FECHA INICIO, SEMANA
EPIDEMIOLOGICA] y [FECHA FIN u HOY PARA BROTES EN CURSO]. La zona es
principalmente [URBANIDAD] y anteriormente ha presentado brotes ocasionales de
[BROTES PREVIOS].
La
característica más llamativa de los casos es [CARACTERISTICA DE PERSONA].
De
estos casos, [Nº FALLECIDOS] fallecieron y [Nº HOSPITALIZADOS] requirieron
hospitalización, los casos han sido tratados con [TERAPIA], después de lo cual
han evolucionado [EVOLUCION].
Se
han tomado [Nº MUESTRAS] muestras de [TIPO DE MUESTRAS] las cuales han sido
enviadas al [LABORATORIO] para su procesamiento. Se confirmó o se sospecha de
[ETIOLOGIA, CARACTERIZACION GENETICA].
La
investigación epidemiológica indica que el brote fue causado por [POSIBLE
MECANISMO, FUENTE, FACTORES DE EXPOSICION].
Las
acciones de control que se han tomado son [ACCIONES]
|
VII.
Análisis de la información
|
•
Según lugar y tiempo:
•
Mapas de áreas con rangos definidos hasta nivel de
provincia/estado/departamento/región.
•
Mapas de punto con los casos de todos los eventos prioritarios para MERCOSUR
ocurridos en los estados fronterizos y municipios priorizados.
•
Análisis de Tendencias.
•
Un gráfico de línea (tasas según año —desde 1999—) para cada enfermedad que
contenga todos los países y la región del MERCOSUR.
•
Un gráfico de línea para el año actual (tasa según cuatrisemanas) para cada
enfermedad que contenga todos los países y la región.
•
Tabla Comparación de tasas con años anteriores por patología y país según
frecuencia de la enfermedad para observar cambios estadísticamente
significativos.
•
Análisis de los ENI:
•
Mapa por semana epidemiológica para ubicación de los eventos de notificación
inmediata o de salud pública de importancia internacional con breve descripción
epidemiológica.
|
VIII.
Actualización de la información
|
•
Mensual e
•
Inmediata para los ENI.
|
IX.
Divulgación de la información
|
a)
A TRAVES DE LA PAGINA WEB
DE ACCESO LIBRE:
1.
Boletín mensual: Situación de los eventos prioritarios para MERCOSUR
2.
Boletín anual sobre la situación de los eventos prioritarios para MERCOSUR
3.
Informes técnicos sobre los ENl o de salud pública de importancia
internacional.
4.
Informes técnicos sobre eventos relevantes para la región del MERCOSUR.
5.
Presentaciones con mapas, tablas, gráficos.
b)
A TRAVES DE CORREOS ELECTRONICOS A LOS COORDINADORES DE LA COMISION DE VIGILANCIA
EN SALUD DE CADA PAIS
1.
Boletín mensual: Situación de los eventos prioritarios para MERCOSUR.
2.
Informes técnicos sobre los ENI o de salud pública de importancia
internacional.
3.
Informes técnicos sobre eventos relevantes para la región del MERCOSUR.
|
X.
Gerenciamiento de la información
|
•
Será definido cada dos años el país responsable del gerenciamiento de la
información.